
Mars 2014
Le docteur Pierre TAJFEL* a présidé la conférence « La douleur et le patient douloureux » qui a eu lieu à Versailles le 24 septembre 2013. A la demande du magazine, il a rédigé, bien volontiers, cet article.
Des siècles durant, la douleur a été vécue comme une épreuve divine. L’homme ne disposait d’aucun moyen efficace pour la soulager, si ce n’est dans une consolation spirituelle. La foi, l’héritage socioculturel et l’éducation stoïque, proscrivaient les antalgiques, appelés d’ailleurs « anodins ». Pour nous médecins, la douleur était un « utile » indicateur diagnostique et thérapeutique, même si pour le malade, elle représentait une souffrance qui ne pouvait guère s’exprimer que dans la résignation.
Dès 1937, le professeur René LERICHE écrivait : « la douleur ne grandit pas l’homme, elle le diminue et le rend encore plus malade qu’il ne serait sans elle ». D’où le principe d’intégrer le soulagement de la douleur au traitement de la cause. Ce message n’a été relayé qu’en 1998 par Bernard Kouchner qui affichait : « La douleur ne doit plus être une fatalité ».
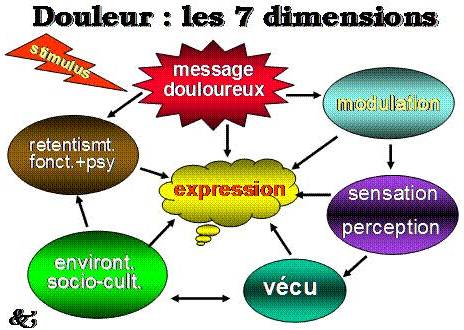
En effet, sa nature délétère est reconnue comme une « Expérience sensorielle et émotionnelle désagréable, liée à une lésion tissulaire réelle ou potentielle, ou décrite dans des termes évoquant une telle lésion », définition qui fait l’unanimité depuis sa publication en 1979 par l’Association Internationale pour l’Etude de la Douleur (IASP), soulignant les différentes composantes: mémorisation, neurophysiologie, psychologie, signification, pathologie et subjectivité. Ceci démontre qu’une douleur n’est pas unidimensionnelle, mais la résultante de plusieurs réactions neuro-somato-psychologiques ne pouvant être décrite que par la personne qui en souffre et reste virtuelle pour l’entourage et les soignants, qui doivent respecter et croire à la douleur d’autrui en toute circonstance.
« La douleur existe dès lors que la personne affirme la ressentir, qu’une cause soit identifiée ou non ! » (DGOS 19 mai 2011)
Purement subjective, l’approche de la personne douloureuse se fait avec 4 simples questions d’orientation: Où ? Combien ? Quand ? Comment ? En d’autres termes :
– La localisation topographique et les irradiations.
– L’intensité de la perception du message douloureux.
– L’évolutivité en termes d’épisode aigu, ou chronique.
– Les qualificatifs éclairent le mécanisme d’origine (nociceptif, neurogène, psychogène).
Dans le cadre de cette approche, on s’intéressera aussi au patient douloureux lui-même, en évaluant les répercussions fonctionnelles, émotionnelles et sociales immédiates. C’est le cas habituel de la douleur aiguë provoquée par une agression corporelle soudaine. Dans cette fonction d’alarme, « La douleur est un symptôme d’avertissement salvateur » (M. LEMEL, La douleur dans le Judaïsme; Médica Judaïca). Il n’en est pas de même pour la douleur chronique qui présente plusieurs caractéristiques :
durée au-delà de l’habituel pour la cause, évolution de plus de 3 mois, réponse insuffisante aux traitements, retentissement émotionnel, détérioration sensible des capacités fonctionnelles et relationnelles. Le douloureux chronique est donc en difficulté d’adaptation dans son existence quotidienne.
Comprendre l’origine et le mécanisme de la douleur, ainsi que ses conséquences pour adapter le meilleur soulagement est le rôle des professionnels de santé. Lorsqu’une douleur aiguë est mal soulagée, elle fait le lit des douleurs chroniques qui relèvent des missions des centres pluridisciplinaires d’étude (d’évaluation) et de traitement de la douleur, définies par l’instruction N° DGOS/PF2/2011/188 du 19 mai 2011 relative à l’identification et au cahier des charges des structures douleur. « Reconnaître la douleur, l’évaluer, comprendre son mécanisme, trouver son origine pour mieux soulager »
Principes de la prise en charge d’un patient douloureux :
La gestion des douleurs est guidée par « l’échelle analgésique de l’OMS » et les recommandations des sociétés savantes. Ceci permet de soulager 80% des douleurs. Les douleurs neuropathiques et « mixtes » nécessitent des traitements spécifiques, par des « Co-Antalgiques » ; bien que n’étant pas des antalgiques au sens pharmacologique du terme, ils soulagent certaines douleurs.
Pour mieux soulager, le choix étant dicté par l’état singulier du malade, il faut :
– Personnaliser le traitement pour améliorer la qualité de vie.
– Identifier les produits pour le meilleur rapport « soulagement / effets indésirables».
– Viser la dose minimale efficace, prise à heures fixes, +/- « dose de secours ».
– Savoir que la morphine contre la douleur ne provoque pas de toxicomanie, à condition d’être gérée selon les recommandations.
Le médecin traitant est le premier recours. Parfois, devant l’inefficacité des traitements usuels, c’est lui qui adresse son patient à la structure douleur chronique (SDC).
Afin d’appréhender les composantes du syndrome douloureux chronique, les premières évaluations se feront par plusieurs professionnels, puis seront suivies de réunions de synthèse. C’est toute une équipe qui accompagnera le patient, dans sa reconquête d’une meilleure qualité de vie. L’éducation thérapeutique est un précieux atout pour faire du patient un partenaire de soin. La prise en charge d’un patient douloureux est donc une spécialité à part entière.
En conclusion :
Nous retiendrons que la prise en charge de la douleur intéresse toutes les disciplines de santé. La diversité des douleurs nous oblige à faire systématiquement une évaluation pluridimensionnelle du patient douloureux. Les douleurs rebelles doivent faire rapidement l’objet d’un avis spécialisé pour bénéficier des traitements appropriés afin d’éviter, autant que faire se peut, leur chronicisation. L’état bio-psycho-social du malade nous conduit souvent à adopter une attitude d’accompagnement au long cours pour « apprivoiser » l’état douloureux, plutôt que de laisser espérer une guérison rapide et spectaculaire.
*Ancien interne dans le service de médecine du Dr Joseph MIMOUNI à l’hôpital Richaud, puis assistant sous la chefferie du Dr Jean LAFFAY à l’hôpital A. Mignot, le Dr Pierre TAJFEL a fondé dès 1984 un des tout premiers centres de la douleur de France, qu’il dirigea jusqu’en 2008. Parmi les pionniers de la discipline, il a fait école et a intégré le conseil de direction de la Société Française de la Douleur, au sein de laquelle il a créé la section « Douleur & Médecine Générale » avec d’innombrables actions de formation continue visant à améliorer la prise en compte de la douleur « en première ligne » de notre système de soins. Sensible aux douleurs atroces des amputés, il organise avec la Fédération Nationale des Plus Grands Invalides de Guerre une prise en charge nationale de ces mutilés. Membre de la Société Française d’Etude des Migraines et des Céphalées depuis sa création, il est aussi connu pour ses compétences dans ce domaine particulier. Parallèlement, sa pratique de médecin généraliste et son expérience de soins palliatifs à domicile lui ont permis de publier de nombreuses communications dans ce domaine.
En savoir plus sur MABATIM.INFO
Abonnez-vous pour recevoir les derniers articles par e-mail.




Intéressant a lire
J’aimeJ’aime
Exellent article du docteur Tajfell sur la douleur. Grace à ses actions, la douleur est de plus en plus prise en charge dans le traitement du patient. En tant que Sophrologue, je suis plus que témoin, de l’impact de la douleur sur les différentes pathologies.
Bravo Pierre Tajfel et merci.
J’aimeJ’aime